今週はりゅうぞうが担当する。
前回の記事である「理学療法士と急性期病院と私」では、急性期病院で働く理学療法士の概論的な内容について記載したが、今回の記事では、急性期病院で働く理学療法士の日常について、私の実業務の紹介を踏まえて記載していく。
という訳で今回の記事は以下のような方を対象とした内容となる。
・急性期病院に興味のあるセラピスト(特に理学療法士)
・急性期病院への就職を希望 or 検討している学生
・急性期病院に転職希望だけど、実際の業務がわからなくて不安なセラピスト
・「りゅうぞう」に興味があるすべての人
最後の項目に当てはまる人がいると俄然やる気が出てくるが、全く該当しない人もウェルカムなので、お時間あればご覧いただきたい。
前振りが長くなったが、早速進めていこう。
急性期病院での日常
今回は、急性期病院での業務のイメージを掴んでもらうために、私の平常業務におけるタイムスジュールを紹介しよう。
8:30 出勤 着替え
9:00 朝礼 新患割り振り確認
9:10 ユニットカンファレンス参加
9:30 情報収集
9:40 午前診療開始
12:00 昼休み
13:00 午後診療開始
15:00 心臓リハビリテーション集団療法
16:00 当日開始患者/透析患者対応
17:30 定時
ざっくり記すとこんな感じ。
それでは、各項目について簡単に説明していく。
8:30 出勤 着替え
これについては特に記載することもないか。
労働基準法的には「着替え」も業務に含まれるようだが、正直どっちでもいいと思っている。
早めに着いた場合はカルテを開いて情報収集をするが、情報収集は業務であると思っているので、できるだけギリギリに着くようにしている。おかげでたまに遅刻しかける。
9:00 朝礼 新患割り振り確認
朝礼はどこの病院でも行っているだろうが、内容については各組織によって違いがありそう。実習先の病院ではその日の担当になった人間が、小話をして締めるというのが日課になっていたが、私の病院の朝礼は比較的簡素なものである。正直助かる。
朝礼の内容については、連絡事項の申し送りやインシデントの報告などが主であり、ものの5分もあれば終了する。しかしながら、たまによく分からない人間の、よく分からない主張の場になり、それに対してよく分からない議論に発展する事がある。
早く業務の準備を行いたい人間からすると、正直のところ迷惑極まりない。
朝礼後に新患の割り振りを確認し、診療業務の準備に入るといった流れとなる。
私の病院では、理学療法の対象の多くが待機手術の患者であることから、初回介入の前日に新患を割り振られるため、情報収集などを行う時間に余裕があるが、急性疾患を多く診ている病院については、割り振り当日に介入するケースが多いと考えるため、同じ急性期でも業務負担は異なってくる。
当日対応になると、情報収集+介入と時間的余裕が無くなるため、気持ち的にも焦りが生まれ時間に追われている感が強い。もし急性期病院に就職を希望するのであれば、どういった患者を対象にすることが多いのかを確認しておく方が良いだろう。
新患を確認したら、予約を調整して事前準備は終了となる。
9:10 ユニットカンファレンス参加
ユニットカンファレンスとは、ICUやCCUといった集中治療に関わる領域のスタッフが集まって、その日の介入目標等を議論する場となっている。リハビリテーション部からは、早期離床・リハビリテーション加算算定のために参加しているが、加算算定は度外視にしても色々と勉強になるため助かっている。
次回の記事にしようと考えているが、急性期病院で働くと他職種(特に医師)にアクセスしやすく、病態・薬剤・栄養・治療方針等々、リハビリテーション以外の領域における知識を容易に得ることができる。
ただし、情報を得るためには情報を与えることも求められるため、それ相応の知識を備えておかないと他職種の期待に応えられず、議論についていけなくなる。
プレッシャーはかかるものの、自分を成長させる意味では、急性期病院はいい環境であると思う。
9:30 情報収集
ここまで終わってから、ようやく自分の患者の情報収集ができる。私の場合は、呼吸循環に問題のある患者が多いため、主に確認するのは、看護記録・各種検査結果である。参考までにどんな内容を確認しているかを以下に記してみる。
◆ 看護記録
前回の理学療法実施から状態に変化がないかを確認する。
例)夜間せん妄の有無 睡眠状況 食事状況 転倒歴などの有害事象の有無など
たまに、理学療法実施前から訴えていた症状について、「リハビリ後に〇〇出現」みたいな記載を見かけ、イラっとくることがある。
◆ 血液検査
血液検査の確認理由としては、当日の状態として生理学的な要素に明らかな異常がないかを確認する点にある。主疾患によって見る項目は変化するが、共通して確認している項目について以下に示しておく。
血中白血球濃度(WBC) C反応性タンパク(CRP)
・循環動態関連
血中へモグロビン濃度(Hb) 血中血小板濃度(PLT) 推定糸球体濾過率(eGFR)
・その他
血清カリウム濃度(K) 血中アルブミン濃度(ALB)
◆ その他検査
コンピュータ断層撮影(CT) 磁気共鳴画像(MRI) レントゲン(Xp)
・心臓エコー図検査
左室駆出率(LVEF) 左室拡張末期径(LVDd) 左室収縮末期径(LVDs)
最大 E 波速度(E) 最大 A 波速度(A) 僧帽弁輪拡張早期運動速度(e’)
右房-右室圧較差(TRPG) etc
・呼吸機能検査(スパイログラム)
肺活量(VC/%VC) 一秒率(FEV1) 肺拡散能(DLCO)
これらの検査は正常値との比較というより、経過での比較をすることが多い。
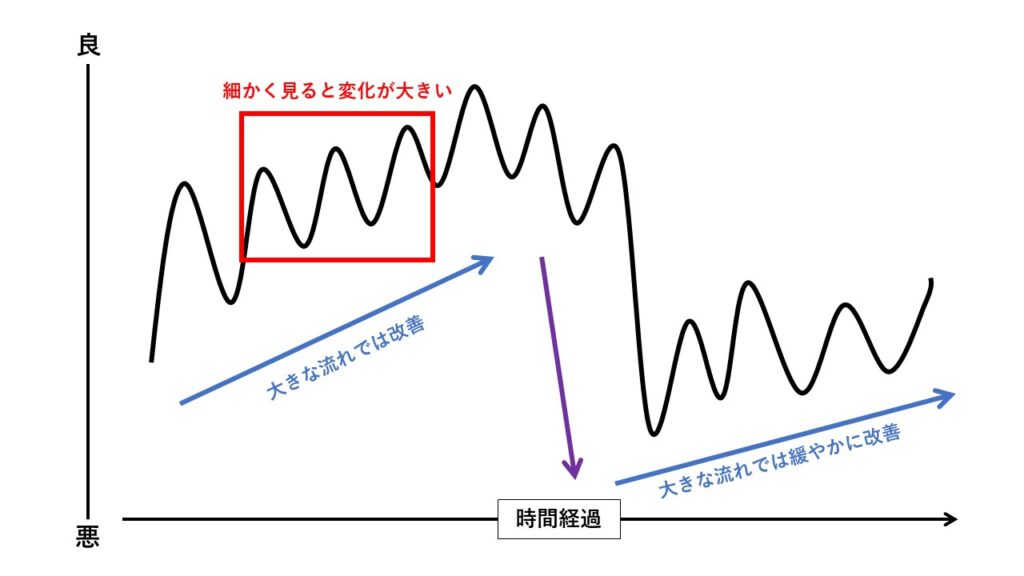
急性期病院は確かに病態が変化しやすいが、俯瞰してみた場合は、良いか悪いかのどちらかのベクトルを向いていることが多い。私自身、理学療法介入が病態に及ぼす影響はそこまで大きくないと考えていることもあり、細かな病態の変化に合わせるというよりは、より大きな視点で考えることの方が重要と思っている。
病態が改善する方向に向いているのであれば、多少検査結果が悪かったとしてもややアクセルをふかし気味にして前進気鋭を強める。逆に悪化している方向に向いているのであれば、アクセルを外し気味にして慎重に進める。場合によってはブレーキを踏んで止まる。
その為、細々した項目をいちいち正常値と照らし合わせて確認するよりも、まずは各種検査結果もとに大まかに現状の病態のベクトルを意識しながら理学療法介入方法を検討するようにしている。
私が普段考えて実践しているリスク管理については、いずれ言語化して記事にしたい。
9:40 午前診療開始
色々と準備が終わったところで、ようやく理学療法士としての業務の開始になる。
私の場合、担当症例のほとんどが内科系疾患の患者のため、基本的には病棟での実施となる。必需品は聴診器。主に呼吸音を聞くために用いるが、バイタル+αのアセスメント材料として重宝している。特に呼吸循環器系の疾患を担当することが多い方は持参していくことをオススメする。
何度か繰り返すことによって、正常か異常かの判断というよりか、各疾患や各患者ごとの違いが分かってくる。聴診も画像検査の結果も違いがわからないとアセスメントには繋がらない。
目と耳を肥やすためにも、まずは実践あるのみ。
12:00 昼休憩
午前の診療が終わると昼休憩に入る。食事は15分ほどで済まし、残りはデータ収集や文献チェック等に使っている。実は真面目に理学療法士をやっているのだ。ちなみにこの記事の一部も昼休憩に記載している。
ただし、午後診療のためにゆっくり休むのも大事なので、昼休憩ではそれぞれの状況に合わせて有意義に時間を使うようにしよう。
13:00 午後診療開始
基本的に午後診療の方が重症例が多いので、本番はこれからといった感じ。それ以外については、午前診療と変化はないため内容については割愛する。
15:00 心臓リハビリテーション集団療法開始
心臓リハビリテーションに従事していない方からすれば、「集団療法」の意味が分からないかもしれない。理学療法士を含め、リハビリテーション職種が算定する疾患別リハ算定は、マンツーマンでの実施が原則である。そんな中、心臓リハビリテーションのみ、集団療法として同時に複数人の対応が可能となっている。
諸々と条件はあるものの、私の病院では約1時間の枠をとって心大血管リハ算定の症例の集団療法を行なっている。いやらしい話ではあるが、コストは上げやすい。
16:00 当日患者対応 透析患者対応
割り振りのところでも記載したが、基本的にこの時間は当日介入患者や透析患者を対応する時間に充てている。
透析患者の場合は、透析中のトラブルがないのであれば、むしろ運動負荷はかけやすいと考える。しかしながら、透析で疲れている患者が多いので軽めの対応になることがほとんど。こちらとしては特にしんどいことはない。
対して当日介入患者の場合は負担が跳ね上がる。大体が緊急手術症例や緊急入院症例のため、情報収集にかかる時間的負担と重症な患者という精神的負担のダブルパンチを受けるため、数が重なると厳しい。
加えて、疲れが溜まってきている時間帯でもあるので、フルマラソンの40km付近に急な上り坂があるみたいな感覚。これが金曜日ならなんとか乗り切れるが、火曜日や水曜日だと厳しい。ちなみに木曜日はちょっと頑張れる。
あとは感染関連の患者対応の時間に充てることも多いといったところ。定時に向けてのラストスパートだ。
17:30 定時
本日は終了。お疲れ様でした。
おまけ 放課後
臨床研究のデータ処理とか研修会とか…
学会発表の演題提出前とかは終電になることもしばしば。
今回のまとめ
以上、急性期病院の日常について私の日常業務のタイムスケジュールに基づいて紹介したが、ご参考になっただろうか?
前回も述べたが、私の場合はこれらの業務の合間を縫って退院前カンファレンスに参加したり、他職種との話し合いを行っている。
そこそこ忙しい事も多いが、その分刺激もあってタメになる環境だなと改めて感じる。
結論的には、急性期病院に勤めてて良かった〜!! と思っている。
これをご覧になったあなたも、もし急性期に興味が湧いたのであれば、実際に働くことを検討してみたらどうだろうか。
次回は、急性期病院で実際に働いてみて感じるメリットについて掘り下げてみようと思う。
今回はこれまで。最後まで読んで頂き感謝申し上げる。
とは言え、回復期病院での仕事内容も気になってきたな
(´-`).。oO








コメント
着替えが業務に含まれてるのは知らなかったです!
放課後という表現が気に入ったので使わせてもらいます
急性期病院は忙しいですけど何だかんだ楽しいですよね
けいさん
コメントありがとうございます。
厳密に言うと着替えも就業時間に含まれるそうです。
だからどうしたって感じなので、私としては気にしないようにしています。
急性期病院は刺激が多くて良いと思います。とは言え、この領域しか知らないのであまり当てにはなりませんが。
一応、次回で急性期病院シリーズが終了となります。
もしお時間がありましたら、ご覧いただきご意見を貰えると幸いです。