なめろうです。
訪問看護ステーションによって、理学療法士が担う業務に差はあります。
管理者が基本的に何でもやってくれる訪問看護ステーションもあれば、スタッフ1人1人が表にたって、外部のケアマネ―ジャーなどとやり取りする職場もあります。
今回は、訪問看護ステーションで働いていて、外部のケアマネージャーなどとやり取りすることを求められている理学療法士向けに、知っておくと仕事がやりやすくなる知識について書いていきます。
制度の知識があるとどう良いのか
病院では、医事課スタッフが窓口となり、請求までの流れを全て行うのに対し、在宅は現場に事務スタッフがいないので、訪問しているスタッフが窓口になりやすい環境にあります。
また、訪問先以外でも外部のケアマネージャーなどの他職種とやり取りしている中で「この人を、訪問リハビリすることはできますか?」や「週4回の介入を希望しているけど、可能か?」というような相談をされることもあります。
その場合、「管理者または事務の者に確認します」という対応で間違いではありません。
が、知識がないと“確認すべきポイント”がわからないので、ケースによっては、仲介役として何度もやりとりしなくてはいけない状況になったり、軽々しく返事したことが、後々とんでもないトラブル(例えば、結果的に請求額が倍になってしまったなど)に繋がることもあります。
また、リスクヘッジ的な意味合い以外にも、知識があることで利用者や他職種から「この人は、しっかりした人」と信頼度アップに繋がることもあるので、そういう意味でも知っておくと損はないです。
介護保険と医療保険
訪問看護ステーションで働く上で大きく関与する制度として、介護保険制度と医療保険制度がありますので、そこから説明していきます。
両保険制度に共通すること
価格は全て国で定められており、職種、サービス提供時間によって設定されている
かなり細かな表があり、詳細を知りたい方は厚生労働省のホームページでご確認ください。
保険をつかってサービス提供するために必要な書類がある(保険証、主治医指示書、ケアプランなど)
これを知っておくことはかなり重要です。
書類の確認ができていなかったり、確認しているも期限が切れているものだったりすることで、サービス提供はできたとしても保険をつかうことができず(=全額負担してもらうことになる)トラブルに繋がることが多いです。
要件によって利用できるサービスの制限がある
これも大事です。
要件を知らずにサービス提供してしまって、後々「請求することはできません」とボランティア介入になることもあります。
介護保険と医療保険 どちらを利用するかの判断は?
こちら、介護保険利用か医療保険利用かを簡単にまとめた図です。
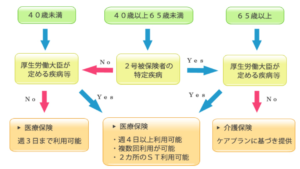
第1ポイントは年齢です。
40歳未満はどんな方でも介護保険の被保険者ではないので、医療保険を利用するしかありません(もちろん、医療保険証と主治医の指示書は必須です)
40歳以上65歳未満は第2号被保険者、65歳以上は第1号被保険者に該当しますが、介護認定を受けていれば、介護保険を利用することになります。(第2号被保険者が介護保険サービスを利用するには、特定疾病の診断が必要です)
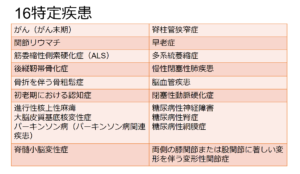
第2ポイントは厚生労働大臣が定める疾病等です。
厚生労働大臣が定める疾病等とは以下に該当する方のことです。

上記に該当する場合は、介護認定を受けていても、医療保険を利用することになります。
介護保険も医療保険も利用できる状況にある中で、どちらの保険利用になるかは、今説明したように定められており、利用者やケアマネージャー、訪問看護ステーション側が独断できるものはではありません。
ときどき、ケアマネージャーが介護保険の単位数上限のために医療保険を利用してほしいと要望がありますが、「ケアマネさんが言っているから」と要望通りにすすめてしまうとトラブルに繋がる可能性があります。
利用者負担額を決めるための制度
先述した通り、保険をつかってのサービス価格は国で決められておりますが、その価格を全額負担にならないような制度がいくつかあります。
ベースは1割負担(9割が介護保険財源から支払っている)ですが、所得に応じて2~3割負担になることがあります。
余談ですが、今後どんどん2割負担になっていく流れになりそうという噂を耳にすることがあります。
ベースは3割負担(7割が介護保険財源から支払っている)ですが、年齢や所得によって負担割合が1~2割負担になります。
70歳以上75歳未満は2割負担、75歳以上は1割負担で、現役並みの所得者は3割負担といった具合です。
生活保護を受けている方が、介護保険、医療保険でのサービスを利用した場合、自己負担にあたる部分が介護扶助、医療扶助という形で、自己負担分を支援してもらえます。
難病法に基づいて、医療費負担の軽減を目的とした制度で、対象となる疾患は300以上あります。
所得に応じて、難病に対してかかった医療費の自己負担額の上限が設定されています。負担額は0円~30,000円です。私がこれまで関わったケースでは5,000円か10,000円の方が多い印象です。
身体障害者手帳などをお持ちの方を対象に、医療費の一部を助成する制度です。
都道府県によって、助成内容が異なります。
勤務している都道府県や自治体のホームページで助成内容は掲載されているかと思いますので、詳細はそちらをご参照ください。
まとめ
我々はリハビリの専門職として、理学療法を提供することが主な業務ですが、理学療法士として仕事をするという視点にたったときに、自身の専門領域以外の知識があることが仕事に活かされることはあります。
次回(4週間後)は、もう少し細かな部分で知っておくと損はない制度の話をしたいと思っておりますので、どうぞよろしくお願いいたします。








コメント